~急性期病院において、50歳以上の大腿骨近位部骨折の入院患者さんを対象とした循環型のFLS*を実施している施設の例~
*循環型のFLS:退院後地域に戻った患者さんに、骨粗鬆症治療の経過観察や検査等のために外来受診してもらう形で、入院加療を行う施設と地域との間で患者さんを循環させるFLSの仕組みのこと。
PT:理学療法士 MSW:医療ソーシャルワーカー
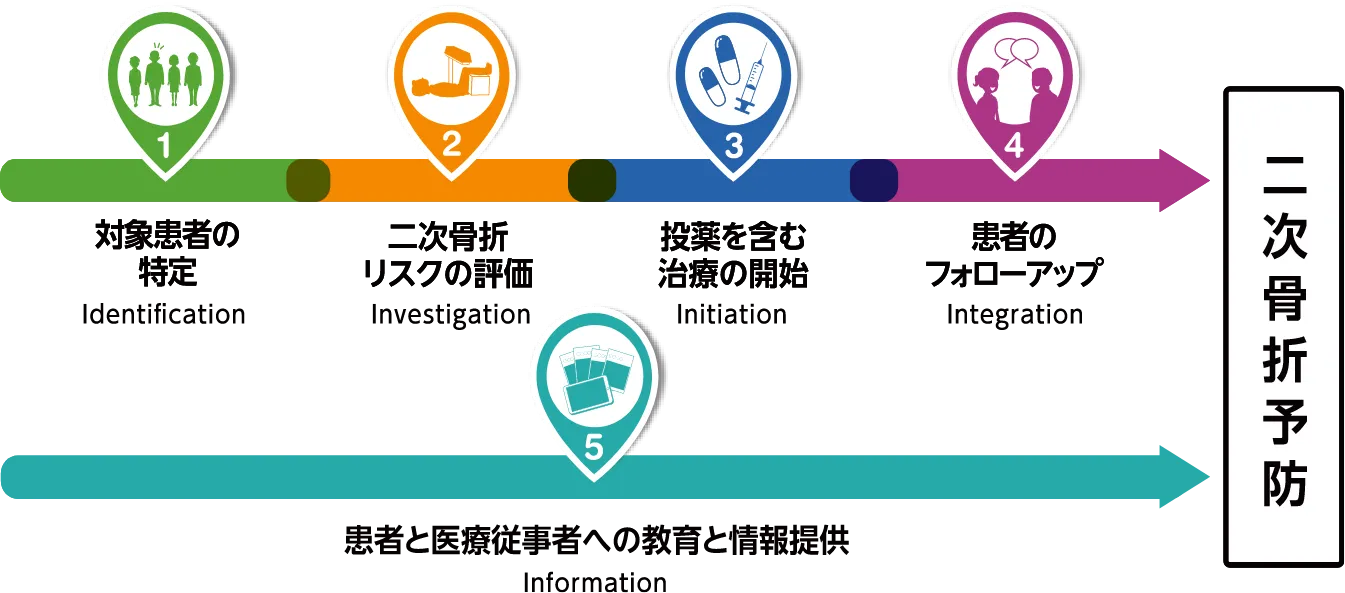
ステージ1 Identification 対象患者の特定
対象患者の範囲50歳以上、大腿骨近位部骨折のすべての入院患者
| 実施時期 | 実施者 | 方法 | |
| 必須対象患者の特定 | 救急搬送・ 外来受診時 |
整形外科医 | 骨粗鬆症と診断し、電子カルテに診断名を記載 |
| 必須対象患者の周知 | 入院時 | 病棟看護師 | 入院患者リストと電子カルテの情報をもとにFLSデータベースに入力 |
| 推奨可及的速やかな 患者の特定 |
救急搬送・ 外来受診時 |
整形外科医 | 初診の際、FLSの対象となるかを判断 |
ステージ2 Investigation 二次性骨折リスクの評価
| 実施時期 | 実施者 | 方法 | |
| 必須二次性骨折リスクの評価 | 救急搬送・ 外来受診時 |
整形外科医 | X線撮影を指示 |
| 手術翌日 | 整形外科医 | DXAを指示 | |
| 必須続発性骨粗鬆症との 鑑別診断 |
救急搬送‧ 外来受診時 |
整形外科医 | 血液検査を指示 |
| 必須転倒リスク評価 | 入院時 | 病棟看護師 | 転倒転落アセスメント評価を実施 |
| 入院時、 術後2~3週、 退院前 |
PT | 転倒リスク評価を実施 | |
| 推奨認知機能評価 | 入院時 | 病棟看護師 | 認知機能評価(MMSE) |
| 推奨サルコペニア評価 | 入院~術前 | PT/管理栄養士 | サルコペニア評価(握力、下腿周囲長など)を実施 |
| 推奨ロコモティブ シンドロームの評価 |
術後2~3週 | PT | ロコモ度テストを実施 |
ステージ3 Initiation 投薬を含む治療の開始
| 実施時期 | 実施者 | 方法 | |
| 必須薬物治療の介入 | 術後2~3週 | 整形外科医 | 骨粗鬆症治療薬の投薬を開始 |
| 必須転倒予防の介入 | 手術翌日~ | PT | リハビリを実施、荷重確認 |
| 推奨薬物治療、 転倒予防以外の介入 |
術後2~3週 | 管理栄養士 | 栄養状態に合わせた栄養量の調整 |
ステージ4 Integration 患者のフォローアップ
| 実施時期 | 実施者 | 方法 | |
| 必須フォローアップを 実施する |
退院3ヵ月後、 以降1年ごと |
整形外科医 | 診察、検査指示(血液、DXA) |
| 必須薬物治療 | 退院3ヵ月後、 以降1年ごと |
整形外科医 | 骨粗鬆症治療薬の検討 (継続・変更) |
| 外来看護師 | 問診票で⾻粗鬆症治療薬の服薬状況と併⽤薬を確認 | ||
| 必須転倒発生の有無 | 退院3ヵ月後、 以降1年ごと |
外来看護師 | 問診票で転倒の有無と場所を確認 |
| 必須二次性骨折の状況 | 退院3ヵ月後、 以降1年ごと |
外来看護師 | 問診票で前回来院時以降の他部位の骨折の有無と場所を確認 |
| 必須日常活動 | 退院3ヵ月後、 以降1年ごと |
外来看護師 | 問診票で歩⾏状況、睡眠の状況、ADLの状況、⾷事の状況を確認 |
| 必須生存状況 | 退院3ヵ月後、 以降1年ごと |
外来看護師 | 受診予約日の来院を確認(未受診の場合は電話等で状況を確認) |
| 推奨要介護度 | 退院3ヵ月後、 以降1年ごと |
外来看護師 | 問診票で要介護度を確認 |
ステージ5 Information 患者と医療従事者への教育と情報提供
| 医療職に対して | 実施時期 | 実施者 | 方法 |
|---|---|---|---|
| 必須骨粗鬆症に対する 知識の共有 |
年1回 | 薬剤師 | FLSメンバーに向けて骨粗鬆症治療薬に関する勉強会を実施 |
| 必須FLSの意義について啓発 | 年2回 | FLSメンバー | 各所属部でFLSに関する勉強会を実施 |
| 介護職に対して | 実施時期 | 実施者 | 方法 |
|---|---|---|---|
| 必須骨粗鬆症に対する 知識の共有 |
不定期 | MSW | ケアマネージャーや介護施設の相談員に向けて情報提供 |
| 必須FLSの意義について啓発 | 年1回 | MSW | 広報誌で自施設のFLSの取り組みを紹介 |
| 患者・ 家族に対して |
実施時期 | 実施者 | 方法 |
|---|---|---|---|
| 必須FLSの意義について啓発 | 救急搬送‧ 外来受診時 |
整形外科医 | 同意書を用いてFLSの意義を説明 |
| 必須骨粗鬆症の病態と 骨折の関連性を教育 |
救急搬送・ 外来受診時 |
整形外科医 | 骨粗鬆症が原因で骨折したことを説明 |
| 術後2~3週 | 病棟看護師 | パンフレットを⽤いて説明 | |
| 必須骨粗鬆症薬物治療の 重要性を教育 |
術後2~3週 | 薬剤師 | 服薬指導時、パンフレットを⽤いて説明 |
| 退院前 | 退院指導として、骨粗鬆症治療薬の説明を実施(必要に応じて家族にも) | ||
| 退院3ヵ月後、 以降1年ごと |
整形外科医 | 定期受診時に説明 |
| 患者に対して | 実施時期 | 実施者 | 方法 |
|---|---|---|---|
| 必須転倒予防の指導 | 術後2~3週 | PT | リハビリの際、転倒予防のための指導を実施 |
| 退院前 | PT | 自施設で作成した指導ツールを用いて転倒予防の指導を実施 | |
| 退院3ヵ月後、 以降1年ごと |
整形外科医 | 患者教育用のツール(パンフレット)を用いて説明 | |
| 必須栄養改善の指導 | 術後2~3週、 退院前 |
管理栄養士 | 栄養科で作成した資料をもとに栄養指導を実施 |
| 退院3ヵ月後、 以降1年ごと |
整形外科医 | 栄養科で作成した資料を渡して説明 |
| 推奨FLS委員会の設立 | FLS立ち上げ時 | 整形外科医 | 院長の承認を受けて設立 |
|---|---|---|---|
| 推奨施設間での ネットワークを 利用した連携 |
不定期 | MSW | 地域に向けて発行している広報誌とホームページで連携先を募集 |
| 推奨多職種協働を 学ぶ連携教育 |
年1回 | 整形外科医 | 外部講師を招いて多職種協働を学ぶ研修を実施 |
| 推奨地域行政機関への 啓発活動 |
年1回 | MSW | 広報誌を作成し地域へ情報発信 |