現在のてんかん治療
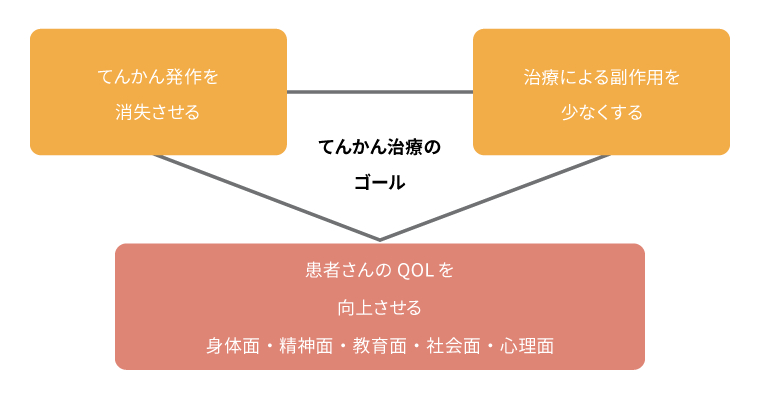
てんかん治療のゴール
従来からのてんかん治療のゴールは、臨床的に重大な副作用を生じることなく、てんかん発作を消失させることでした。現在ではさらに、てんかん患者さんの身体面、精神面、教育面、社会面、心理面での生活の質(QOL)を向上させることも含まれています1)。そのため、治療範囲は発作のみに限らず、併存するさまざまな認知・行動・精神面の障害、さらには社会的な障害まで含みます2)。
治療には、発作を抑制する薬物治療(または外科治療)を柱としつつ、生活環境の調整(誘因を避けるなど)、患者さんやご家族自らの学習、小児の場合は療育や学校教育、リハビリテーション、心理療法など、多種のアプローチを結び付けて治療体制を整えます2)。また、治療の選択に際し、年齢、性別、職業などの個別性や生活ステージも勘案し、そのつどオーダーメイド治療を工夫します2)。
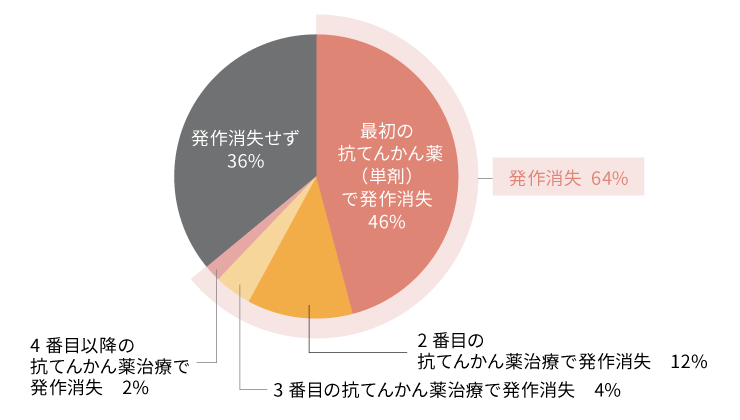
抗てんかん薬の服用薬剤数と発作消失
抗てんかん薬による治療は、てんかん治療の中心であり、発作を抑制することを目的とします。抗てんかん薬による治療開始を決定したときに重要なのは、どの薬剤を処方するかということです。治療は選択した薬剤を単剤で開始します。抗てんかん薬の治療により64%の患者さんで発作の消失が得られますが、このうち最初の抗てんかん薬投与による発作消失は全体の46%を占め、2番目、3番目、4番目以降の単剤療法もしくは併用療法となるにつれ、発作消失の患者割合は減少していきます3)。そのため、個々の患者さんのてんかん病型、発作型、てんかん症候群、年齢、性別、併存疾患、併用薬、患者背景などを考慮して、最初の単剤治療で用いる抗てんかん薬を適切に選択します4)。
抗てんかん薬の服用薬剤数と発作消失(海外データ)
【対象・方法】1982〜2012年にスコットランド・グラスゴーのてんかん科で、初めててんかんと診断され治療開始した1795例 (年齢9〜93歳)について少なくとも2年間のフォローアップもしくは死亡までの前向き観察研究を実施し、長期の抗てんかん薬による治療成績について評価した。
抗てんかん薬治療:既治療の抗てんかん薬レジメン以外の単剤治療もしくは併用治療
発作消失:1年以上発作が認められない
てんかん症候群別の寛解率
1989年のILAEによるてんかん症候群の分類では、発作の種類により、焦点(部分)発作をもつてんかんの「局在関連てんかん」、全般発作をもつてんかんの「全般てんかん」の2つに分けられます。病因によっても2つに分けられ、遺伝子が原因となるものは「特発性てんかん」、それ以外によるものは「症候性てんかん」とされます。発作の種類と病因の2つの組み合わせにより4病型に分類することで、長期的な治療反応性のおおまかな予測が立てられています4)。
特発性局在関連てんかん(左上)では、ほぼ100%が寛解し治療が不要なこともあります。症候性局在関連てんかん(左下)の寛解率は50~60%、特発性全般てんかん(右上)の寛解率は約80%です。症候性全般てんかん(右下)は薬剤に抵抗性のことが多く、寛解率は約20%です4,5)。
てんかん症候群(ILAE 1989)別の寛解率
| 局在関連 | 全般 | |
|---|---|---|
| 特発性 |
局在関連
特発性局在関連てんかん
ほぼ100%寛解 |
全般
特発性全般てんかん
80%程度寛解 |
| 症候性 |
局在関連
症候性局在関連てんかん
50〜60%程度寛解 |
全般
潜因性症候性全般てんかん*
20%程度寛解 |
*何らかの基礎疾患が想定されるが確認されていないものを「潜因性」と分類する
寺田清人: 日本医事新報 4756, 20-27, 2015 より一部改変
てんかんの診断・治療のポイント
てんかんの診断・治療は、問診→検査→てんかんの発作型・症候群の分類→治療→評価→診断の見直し、の流れで実施されます6)。
てんかんの診断では、まず、家族歴、既往歴、発作の起きた状況や症状などを問診により丁寧に確認します。この情報を元に、どのような検査をするかを考えます。脳波検査やMRIなどの画像検査以外に、てんかんとの鑑別のために血液検査や循環器の検査などが必要となる場合もあります。てんかんの診断が確定後、発作型や症候群の分類を行い、治療法を考えます。治療においては、医療者と患者・家族の協働作業が非常に大切です。発作が消失しにくい患者さんでも、可能な限り発作が生活に支障することのないよう、適切な治療について医療者とともに探っていきます。抗てんかん薬による治療を1年継続しても発作が消失しない場合は、専門医療機関での診断の見直し、治療法の再検討なども必要です。特に、難治性の2~3割の患者さんは薬剤以外の治療法を考慮するため、専門医療機関との連携が重要です2)。
POINT
- ①問診を最優先に、てんかんの可能性の有無を判断する。
- ②てんかんの可能性があれば、問診を補助するために検査(脳波検査、画像検査、血液検査など)をする。
- ③てんかんであれば発作や症候群の分類を行う。
- ④治療=包括医療を考える。患者さんとのコミュニケーションを大切にする。
- ⑤発作のコントロールが困難なときは診断を見直したり、てんかんの専門医療機関への紹介を考える。
小出泰道:「“てんかんが苦手”な医師のための問診・治療ガイドブック」 P.20, 医薬ジャーナル社, 2014より作成
- 1)
- Panayiotopoulos CP : 「A Clinical Guide to Epileptic Syndromes and their Treatment 2nd ed.」 P.173-235, Springer, 2010
- 2)
- 井上有史、池田仁 編: 「新てんかんテキスト-てんかんと向き合うための本 改訂第2版」P.28-33, 66, 南江堂, 2021
- 3)
- Chen Z. et al: JAMA Neurol. 75(3), 279-286, 2018
- 4)
- 日本てんかん学会 編: 「てんかん専門医ガイドブック 改訂第2版」 P.5-12, 148-149, 診断と治療社, 2018
- 5)
- 寺田清人: 日本医事新報 4756, 20-27, 2015
- 6)
- 小出泰道: 「“てんかんが苦手”な医師のための問診・治療ガイドブック」 P.20, 医薬ジャーナル社, 2014
JP-DA-2500420
